ワクチンギャップ
最近、「ワクチンギャップ」の解消が叫ばれ、ここ数年の間に欧米「先進諸国」のスケジュールにもう一歩で並ぼうかという勢いになってきました。2016年4月にはB型肝炎ワクチンが定期接種化されました。ロタウイルスワクチンも2020年10月に定期接種化されることが決まりました。後はおたふくかぜワクチンが定期接種化を目指し、認可前の臨床の治験が行われているそうです。
VPD
お子さんのワクチンのことでいろいろ調べておられる方は、最近VPDという言葉によく出会われることと思います。Vaccine Preventable Disease (ワクチンで予防できる病気)の頭文字で、VPDはワクチンで予防しようよという主旨で活動している方々が会を立ち上げておられます。
そもそも病気にはかからない方がいい、予防に限る。そういえばそうですよね。予防接種があるならしておいた方がいい、そう考えるのは当然かもしれません。とりわけVPDにかかって重症化してしまった方にとっては、ワクチンをしておけばよかったという後悔の念が強かろうと思いますし、私たち医師にとっても、多少なりとも過去に苦い経験を持たないものはいないと思います。
ワクチンの副反応
でも、素直にそうとだけ言い切れないものを感じている方もおられます。予防接種が確実に安全で有効なものならそうでしょうけど、残念ながら過去の歴史を紐解くと、少なからずワクチンの副反応(多くの場合公的には「有害事象」とされ、因果関係が認められたものだけが「副反応」とされる)で亡くなられたり、長く永続的に苦しんだりしている人がいるのも確かです。
近年鳴り物入りで定期接種に導入されたヒトパピローマウイルスワクチンも、公式には否定的に語られますが、私はやはりその副反応が問題になっていると考え、ワクチンが変更されない限り再開する気持ちになれません。
更に、私見では、インフルエンザワクチンのように理論的にも現実的にもほぼ効果のないもの、ポリオ、日本脳炎ワクチンのように少なくとも現在の日本ではほぼ役目を終えたもの、現在の日本の衛生環境状態からは重症化は心配しなくてもよかろうと思われるものもあると考えています。
ワクチンの「負の面」
私は医師になりたての頃から、そんなワクチンの「負の面」を見る機会が比較的多かったのかもしれません。インフルエンザワクチン、MMR(はしか、おたふくかぜ、風疹)ワクチンなどで副反応がおこり、命をなくしたり、ひどい障がいを受けられ、しかもそれが副反応であると認めさせるために、被害を受けた方がいわば自らそれを証明しなければならないご苦労を見てお手伝いした経験がありました。とりわけ、インフルエンザワクチン、日本脳炎ワクチン(当時)は益より害の方が大きいと考え、まだ勤務医をしていた頃から、当時同僚だった先生方や全国各地の方々と共に接種中止を求めて運動し、一旦は事実上中止になった時期もありました。
ワクチンの評価
いわゆるVPDでひどい病気になった方、ワクチンの副反応でひどい障碍を負われた方、双方にとってワクチンの評価は正反対かもしれません。その両面を見ている私たち医療者の役割はどうあるべきか?それぞれの疾患の現状、ワクチンについての正しい評価(それは現在私たちをとりまく環境での有効性、安全性、有用性の判断に基づくものでなければなりません。)を広く皆様にお伝えすることではないかと思っています。 とはいえ、人それぞれ価値観は違います。健康観、疾病観、何が正しくて何が間違いか、答えは一つではなさそうです。
接種の判断
当クリニックでは、罹患して重症化が懸念されるかどうか、ワクチンの有効性、副反応リスクを考え、私の考えをお示ししますが、皆様のご判断は尊重します。但し、小児科では判断の主は、接種を受ける本人ではなく保護者である事を忘れないでください。お子様が自分で判断できる年になったらその判断をお伝え下さい。
ワクチン接種のスケジュールについて
ワクチンデビューと言われる満2生月からの乳児早期と1歳の誕生日の後には接種スケジュールが立て込んでいます。日本小児科学会が推奨する接種スケジュールを見ても、複数のワクチンを同時接種する事を前提としています。
同時接種はいくつ一緒でもワクチン学的には問題なしとされてはいます。抗体産生という意味ではおそらくそうでしょう。副反応がよりひどくなるのではないかと心配される方もおられるかと思いますが、副反応は相乗的なものではなく、それぞれのワクチンの副反応の足し算ではあろうかと考えています。
もしスケジュールをコンパクトにまとめたい、たびたび来院が困難、何度も泣かせるのはかわいそう、などの理由で同時接種を希望されるならばご希望に添いたいと思います。これほどワクチンが増えると同時接種もやむなしとも思います。
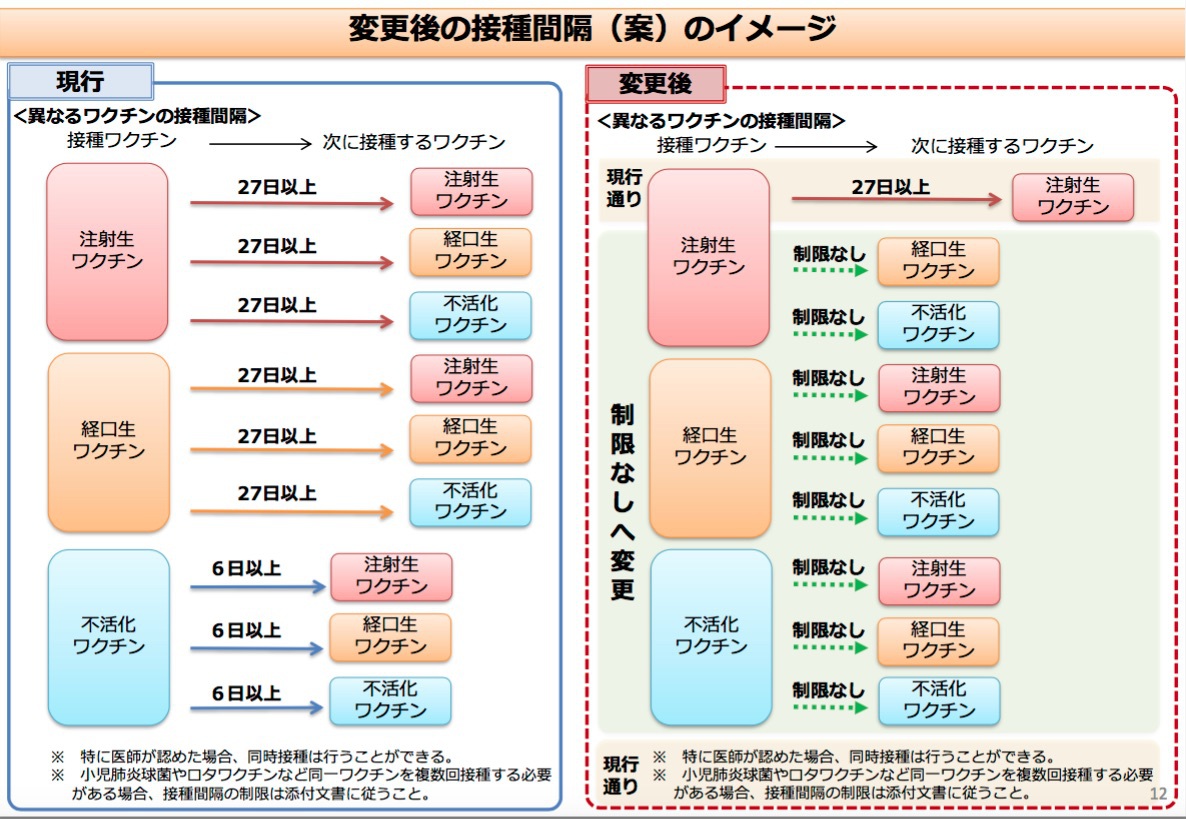
ワクチン接種の間隔についての考え方の大幅な変更
2020年10月、ロタウイルスワクチンの定期接種化に伴って、ワクチン接種の間隔についての考え方が大幅に変わることになったようです。
従来は、生ワクチンの後は4週間以上間隔をあける。不活化ワクチンの後は1週間以上間隔をあけるということになっておりました。しかし、ずっと以前からこれらの制限のうち、注射の生ワクチンから次に別の生ワクチン接種する場合はワクチン間の干渉作用を避けるために4週間の間隔が必要ですが、その他については根拠のない制限であることが指摘されておりました。
変更後は、注射の生ワクチンから次の注射の生ワクチンは4週間以上間隔をあけるが、不活化ワクチン、ロタウイルスワクチン(経口生ワクチン)は間を開けなくてよくなります。(つまり、例えば翌日にしても構わないということ)また、不活化ワクチン、経口生ワクチンから次のワクチンまでの間隔も間を開けなくてよくなります。但し、同一ワクチンを複数回する場合の接種間隔は従来通りです。
以下、変更前後の違いを図示します。
しかし、一方で、同時接種もそうですが、万一重大な健康被害が起ったりした場合、今まで以上に原因の推定が難しくなる可能性もあるかと思われます。
実施された場合は、よく考えた上で、ご相談しながらスケジュールを立てていきたいと考えております。
ロタウイルスワクチン
2020年10月より定期接種となることが決定しました。対象は2020年8月生まれ以降のお子さんです。それより前に生まれた方は対象になりませんので、接種ご希望の方は定期接種化を待たないようにしてください。
嘔吐下痢症をひき起すウイルス、細菌は多々ありますが、中でもロタウイルスは重症化しやすいものです。日本ではさほどではありませんが、今でも低開発国では多くのこどもの命を脅かす病気です。ロタウイルスには何度も感染しますが、初回の感染時が最も重症化しやすいといわれています。その最初の部分を弱毒化したワクチンで肩代わりしようという訳です。
接種するワクチンは2回接種するもの(ロタリックス)と3回接種するもの(ロタテック)があります。両者にワクチン効果としてさほど差は見られないようです。従来、接種費用が高かったために接種を躊躇しておられた方も多かったかと思います。定期接種になればその点は解消されます。
乳児早期の接種スケジュールがかなり込み合う事になりますが、前述したように、経口生ワクチンであるロタウイルスワクチンは、不活化ワクチン同様に、ワクチン服用後、また注射の生ワクチン後の接種間隔を4週間開けなくてよくなりますので、かなりスケジュールが立てやすくなりそうです。出生6週から接種できますので、後述のヒブワクチン、肺炎球菌ワクチン、B型肝炎ワクチンより先行してスタートすることもできそうです。重症化防止に1回なりともやってみたらいいかなと思っております。
B型肝炎ワクチン
2016年10月から定期接種が始まっております。
定期接種の対象は、1歳未満の小児に限っており、計3回接種のスケジュールです。1回目は2生月から開始できます。2回目はその4週間後、3回目は、初回からおよそ5〜6ヶ月後、最短140日以上経ってからということになっています。
B型肝炎は感染媒体が血液、体液という事で、現在、日本での主要な感染経路は出産時の母子感染(垂直感染)ですが、家族内、集団保育などでは水平感染と呼ばれる血液、体液を介した感染も無視できないという事も言われています。過去においては予防接種の折に注射器を使い捨てにしなかったために集団感染をおこし、いまだ苦しんでいらっしゃる方もおられます。近年では免疫を持たない若者の間で性感染症としての罹患も問題になっています。また、医療関係者などでは針刺し事故などでの感染も問題となります。
このワクチンの本来の目的は、当初は母子感染を予防する事でした。その意味ではかなりの効果を上げることができました。(残されたキャリアー母体対策については、定期接種とは別に、出生直後からの保険診療で対応することになっております。)そして、更にはB型肝炎ウイルス感染を予防し、ウイルスキャリアーになることを予防し、肝炎発症を予防し、ひいては、その後の肝がんの発生をなくそうという壮大なる計画であったわけです。B型肝炎ウイルスは一旦感染すれば、肝炎を発症してもしなくても、肝がんになるリスクは持ってしまうのです。
定期接種の対象者は、本来の目的の壮大さからすると、せめて学齢未満の小児くらいを対象とするのかと思いきや、なんと1歳未満の小児に限っており、目的達成の道はなお遠い印象です。
以上、現在はむしろ成人になってからの問題が大きいようですが、このワクチンは小児期にした方が免疫がつきやすい性質を持っており、将来の職業選択等のことも考え、するならこどものうちに、とはいえるワクチンと考えます。定期接種対象外のお子様にも任意接種で行うことをお勧めしている所以です。
ただ、接種時期については、母子感染予防、家族内感染予防以外の場合、乳児早期の他のワクチン接種スケジュールが詰まっている時に急いでする必要は無く、1歳になる前までに、他のワクチンが一段落した後でスタートでもいいのではないかと思っております。ご相談ください。
ヒブワクチン、肺炎球菌ワクチン
推奨されるスタート時期が満2ヶ月からという事もあり並べてご紹介になってしまいます。いずれも最重症の症状が細菌性髄膜炎で、ワクチン開始前の日本では併せて年間100名くらいの方が罹患しておりました。
開始後、前者は発生著減。後者はワクチンに含まれない菌株のものが相対的に増えて前者ほどの減少はみられてはいません。しかし、明らかに効果はあっていると思われます。
これらのワクチンはその導入時、接種後の死亡例の報告があり、接種にためらいがありました。その後も死亡も含む副反応の報告はありますが、当初ほど相次いでの報告では無いようです。私はやっておいた方がいいワクチンと判断しています。
ただ、ヒブ、肺炎球菌ワクチンは、スタートが7ヶ月未満の方も、できれば基礎免疫は2回までにしませんか。四種混合についても、ここで詳しくは述べられませんが、それぞれのワクチンについて、実は基礎免疫2回でも感染防御は可能というデータがあります。実際主に北欧諸国ではそのようなスケジュールを採用している国もあります。もちろんきちんと規定どおり接種しても発症する人がいるともいいますが、その確率は極めて低いものです。1回減らすことで、副反応の危険もそれだけ減らせます。今の日本の衛生状況ならば、その方がより安全により早く成果を上げることができると私は考えています。
四種混合(DTaP+IPV)ワクチン
長期間行われていたジフテリア破傷風百日咳三種混合ワクチン(DTaP)に、生ワクチンに変わって使われるようになった不活化ポリオワクチン(IPV)を加えた四種混合ワクチンが2012年11月より定期接種に使われるようになりました。
この4種の中で、ポリオ、ジフテリアの接種意義については疑問が残りますが、百日咳、破傷風については、もし発症したら重篤で、現在でも報告はかなりみられているようで、むしろヒブ、肺炎球菌より接種意義は高いと考えます
終生免疫になりませんので、百日咳は成人の間でかなりの発生が続いているようですが、実態ははっきりしません。大人から予防をしていない乳幼児が罹る事はぜひとも避けたいところです。
破傷風についても、菌は日本全国の土壌の中に生息しているとの事で、思わぬけが、事故に備えて接種しておくべきと考えます。
別々にはできませんので、四種混合として満三ヶ月になったらスタートしたいワクチンです。
BCG
結核は高齢者を中心にまだ年間15000人前後の罹患報告があっており、まだ日本は結核の「中まん延国」と言われています。無視できない存在です。高齢者が若い頃に感染し、発症の有無にかかわらず体内に菌を保ち続け、高齢になって免疫力が低下した時に発症。周りに感染させるという事象が起きているのです。
BCGはウシ型結核菌を弱毒化して作った生菌ワクチンで、結核予防の生ワクチンです。但し、感染発症を完全に防御できるということではありません。従って、BCGをしていても感染発症の危険はあります。特に乳幼児が感染すると粟粒結核や髄膜炎などの全身重症感染を起こす可能性が高く、乳児期に接種するBCGはこれらの重症全身感染予防に有用であるとされています。BCG廃止論も出ているようですが、まだ接種しておくべきワクチンであろうかと考えます。
麻しん風しん(MR)ワクチン
1才で第1期、小学校入学前の年度(年長児)でⅡ期のワクチンを接種します。
麻しんも風しんも最近では滅多にみない病気になり、若い医師の中には患者さんを診た事も無い方もおられるようです。現在はこどもの間では流行はほぼなくなりましたが、感染力が強く、若年成人の間で外国からの持ち込みで小流行の報告が見られており、まだ油断ならない状況といわれております。
風しんの場合、妊娠早期の女性が罹患すると、胎児の先天性風しん症候群の発生も、数は多くはありませんが、まだ途絶えません。ワクチンは有効であり、安全性も高いワクチンであるだけに、接種の必要なワクチンです。
現在は2回定期接種世代の子供さんの中での流行はほとんどありません。しかし、世界では近隣諸国も含め、まだ流行の報告があり、上記のように海外からの持ち込みが増加する懸念もあります。
一つの対策として、予防接種世代ではなかった30〜50台の男性で免疫が不十分な方々にワクチン接種をする取り組みがなされています。麻しん風しんは是非とも予防しておきたい病気であることを確認していただきたいと思っております。
みずぼうそう(水痘)ワクチン
健康な方にとっては必ずしも重症な病気ともいえず治療薬もある事から、当初は接種を積極的にお勧めする気持にはなかなかなりませんでしたが、2014年から定期接種となりました。
自然にかかってもいいのではないかと考えるむきもありますが、今後ワクチンが普及すれば、最近のはしか、風疹のように、めったにみることがなくなり、感染する機会もなくなる事が考えられます。その為、ワクチンをしなくても大人になるまでかからない人が出てくると思われます。
ワクチン効果はイマイチで、2回接種が求められている所以ですが、比較的安全なものであり、今では接種をお勧めしております。何故ならば、 成人になってかかると、比較的重症化しやすいという事と、万一、何らかの免疫不全状態になる病気になったりすると、水ぼうそうは命取りの病気になってしまう可能性もあります。そうなってから接種することはできません。ワクチン未接種で罹患すると、そのような免疫学的弱者にうつしてしまう恐れがあることも考えなくてはならないと思います。
1回接種でも重症化を防ぐ事は期待できると考えますので、定期接種となった今は、接種を受ける意義はあると考えます。定期接種の年令を過ぎた方も任意接種を考えたほうがいいと思います。
日本脳炎ワクチン
一応定期接種ですので、希望者には接種をしていますが、私は日本では役目を終えた、しなくてもよくなったワクチンと判断しています。以下、そのご説明をします。
日本脳炎はウイルス感染症ですが、人から人への感染はありません。蚊に刺されたブタがウイルスを多量に増幅し、そのブタから蚊が吸血、そして人へという感染経路しかありません。毎年各都道府県で実施されているブタの抗体保有状況をみると日本脳炎ウイルスは西日本を中心に広い地域で確認されています。
このようにウイルスは身近にいるとは思われますが、現在の発生状況を見ると、おそらくは、感染しても重症化する事はごくまれで、「夏かぜ」程度の症状で落ち着いているのだろうと考えています。
名前からして日本では絶対必要そうに聞こえるワクチンですが、国立感染症研究所のデータによれば、日本脳炎発生状況は1992年以降急に減少し、日本中で年間一桁、それも高齢者中心です。
以下、1997年から2019年の日本脳炎患者報告数です。(10歳未満は再掲)
欄外にその時々のトピックスとワクチンん接種後の有害事象(副反応)を記載しています。
| 年 | 1997 | 1998 |
1999 |
2000 | 2001 | 2002 | 2003 | 2004 |
| 総数 | 4 | 2 |
5 |
7 |
5 |
8 |
1 |
5 |
| 3〜9歳 | ||||||||
| 0〜2歳 |
| 年 | 2005 | 2006 |
2007 |
2008 | 2009 | 2010 | 2011 | 2012 |
| 総数 | 7 | 8 |
9(死亡2) |
3 |
3 |
4 |
9 |
2 |
| 3〜9歳 | 1(3歳) | 1(7歳) | 1(6歳) | |||||
| 0〜2歳 | 1(18月) | 1(1歳) | ||||||
| トピックス | *5/30 予防接種の積極的勧奨が一時差え | *6/2新ワクチン導入 *4/1積極的勧奨が再開 | ||||||
| 有害事象 |
*死亡2名
|
|||||||
| 年 | 2013 | 2014 |
2015 |
2016 | 2017 | 2018 | 2019 | 2020 |
| 総数 | 8 | 2 |
2 |
11(対馬4) |
3 |
0 |
8 |
|
| 3〜9歳 | 1(5歳) | |||||||
| 0〜2歳 | 1(11月) | |||||||
| トピックス | *2月、6生月から接種推奨 | |||||||
| 有害事象 | 死亡1名 | 死亡1名(6歳) | 死亡1名(3歳) | |||||
| アナフィラキシー | 5(1) | 5(4) | 6(2) | 5(1) | 2(1) | 2(1) |
2(2) | ( )内はブライトン分類評価3以上 |
| 2013/4〜2019/6 *脳炎 2 *脳症21 *急性散在性脳脊髄炎 21 *アナフィラキシー 27 ギランバレー症候群 2 | ||||||||
日本脳炎のワクチンは、副作用とみられる重い神経障害が報告され、2005年から事実上中止されていましたが、2009年、新たなワクチンに切り替えられ、勧奨接種が再開されました。しかしその間多発するようになったわけでもありません。
標準的ワクチン接種年齢より下の年齢層ではどうかというと、1990年以後しばらく報告がなく、2006年に熊本県で3才児、2009年に高知県で1才児、2011年に沖縄県で1才児、そして2015年に千葉県で生後11ヶ月児、計4名の発症者の報告があっています。
2015年の乳児発症報告がきっかけとなり、日本小児科学会、予防接種・感染症対策委員会は、「日本脳炎罹患リスクの高い者に対する生後6か月からの日本脳炎ワクチンの推奨について」という声明を出しました。
「日本脳炎流行地域*に渡航・滞在する小児、最近日本脳炎患者が発生した地域・ブタの日本脳炎抗体保有率が高い地域**に居住する小児に対しては、生後6か月から日本脳炎ワクチンの接種を開始することが推奨されます。」
と書かれており、福岡県も患者の発生はほぼないが、豚のウイルス抗体保有率が高い地区ということで、乳児期からのワクチン接種を勧められる施設が増えているようです。
最近、マスコミでも報道されるようになり、ひょっとしたら全国的に早くからワクチンしようということにもなりかねない勢いです。
果たして、早くワクチン接種した方がいいのかどうか?
ワクチンの安全性が全く問題ないなら、わずかではあれ低年齢の発症者が出ているのですから、きっと早いがいいに決まってます。しかし、・・・
一方、表立って話されることがありませんが、副反応が少ないだろうと期待されて登場した新しいワクチンに変わった後も、患者発生数より重篤な副反応発生数が上回っているのも事実です。
新ワクチンに変わってからのまとまった報告を見つけることができませんでしたが、国立感染症研究所が公表している2013年4月から2016年2月まで、2年11月の間に、重篤な副反応の可能性のあると思われる、脳炎21、脳症5、急性散在性脳脊髄炎21、アナフィラキシーショック27、ギランバレー症候群2、主だったものだけでもこれだけ。もちろんこの中にはたまたまの混じりこみもあるのかもしれません。
この中には入っていませんが、2012年には2名の接種後の死亡報告があります。そのうち1例は、接種5分後に意識不明、心肺停止、その後死亡しているとの報告です。基礎疾患のあったお子様のようですが、ワクチン接種は無関係とはとても言い難いと思います。その後も 2013年、 2016年、 2018年にも1名づつ死亡例の報告があっています。全部がワクチン接種との因果関係を認められてはいませんが、計5名がワクチン接種後に死亡しているのは事実です。
早くからワクチン接種するということにはこのような有害事象リスクも低年齢化することも考えておかねばならないと思います。現在のところ3歳未満児のワクチン後有害事象の報告が見つかりません。もし3歳以上の有害事象発生率と比べて、有意に少ないとしたら?・・・そこらのデータが欲しいところです。
しかしながら、この間に発生した3歳未満の子供の日本脳炎は、後遺症を残した気の毒な症例ではありますが、たった一人なのです。
2018年は、日本ではおそらく初めて、年間の報告患者数がゼロでした。史上初の出来事にも関わらず、官公庁からは何のコメントもなく、発生動向を注目しております私は実に不思議に思っております。
罹患する可能性も極めて低い、接種の副反応も接種総数に比べれば、さほど高いとは言えないとは思います。どちらのリスクを背負うのか、これは情報をよく収集した上で、皆様が判断して決めるべきことだろうと思います。
冒頭述べましたような考えではありますが、ずっと前から6ヶ月から開始して良いことになっていますので、日本脳炎にかかることが心配の方には3歳前でも接種することも考えてはおります。熟慮の上、ご判断ください。
ムンプス(おたふくかぜ)ワクチン
世界的にはMMRワクチンとして、はしか風しん(MR)ワクチンと混合ワクチンとして接種されているワクチンです。日本でも1989年、定期接種として導入されたのですが、採用したワクチン株の問題で副反応の髄膜炎等が多発した事が問題となり、1993年、わずか数年で定期接種からはずされました。
また、別項で紹介していますが、古賀市民の方には1歳から年長さんまでは1回だけ3,000円の補助金が出ます。実質半額で接種できます。
最近のトピックスとして、再度MMRワクチンとして定期接種に戻すために、臨床試験が始まっています。まだ具体的にいつになるかは不明ですが、そう遠くない将来、再度定期接種MMRワクチンとして復活できることを待望しております。
二種混合(DT)ワクチン
四種混合ワクチンⅠ期に続く、11〜12才で接種するワクチンです。ジフテリア、破傷風の予防接種です。1期でするワクチン効果は薄れますので追加が必要です。忘れられがちですが、大事なワクチンであると思いますので、小学校卒業前にお忘れなきように。
最近では、前項の百日咳対策として、この時期に三種混合ワクチンを使用する案もあるようです。注目に値するかと思います。
ヒトパピローマウイルス(HPV)ワクチン
「子宮頸がん予防ワクチン」という呼び方もされますが、ワクチン接種が始まって、長期間接種者を観察し続けた報告はどこにもありませんので、厳密な意味で予防できるのかどうかは不明というのが正しかろうともいわれています。
発がん性ヒトパピローマウイルスと呼ばれるものに感染しても90%以上は体内から自然消失するため、子宮頸がんに進展するのはごくわずかです。しかし、そのまれにおこる持続感染によって子宮頸がんを発症する事は事実です。日本でも毎年約15000人程が子宮頸がんと診断されています。HPV16型と18型と呼ばれる2種類は、子宮頸がんを発症している20~30代の女性の約70~80%から見つかっています。そのウイルスのワクチンだから子宮頸がんの多くを予防できるだろうと考えられているのです。
鳴り物入りで始まったワクチンですが、副反応と思われる現象が頻々と報告され、現在は積極勧奨を中止するという事になっています。最近、各方面から積極勧奨を復活しようという動きが強まっていますが、接種後の不具合を個人の資質の問題としてしまうことには強い疑問を感じますし、もしそうであったとして、接種前に予後を推測するのは不可能でしょうし、再開すれば、また同じように苦しむ人も増えるのではないでしょうか。悩ましいところですが、今はまだ接種する事はお勧めできません。
インフルエンザワクチン
今後も希望者には接種致します。
私はやはりインフルエンザワクチンは理論的に発症予防効果はない、あまり役に立たないワクチンと判断しています。
血中抗体しか作らないワクチンが鼻咽腔粘膜から直接侵入感染するインフルエンザウイルスに発症予防効果があるはずがありません。この事は誰もが認めています。インフルエンザ脳症が恐れられていますが、これまた不適切な薬剤投与が主な誘因になってサイトカインストームと呼ばれる現象が原因となっているのです。最重症の脳症にも予防効果がないことは疫学的にも明らかになっています。
あえて効果の拠り所を求めるとすれば、ウイルス血症は防ぐでしょうから、肺炎などは起こしにくいのかもしれません。
予防効果について、国も幼児には20~30%くらいしか効果がない、1才未満の乳児には効果が認められなかったといいながら、接種してもいいなどと矛盾もいいところだと思っております。
子供は未だ有料の任意接種のままです。これも効果が期待できない事の現れです。普段健康で免疫不全等がなければ、万一罹った場合には、薬よりも、1に安静2に安静、ひたすらじっと休養して改善を待てばいいです。子どもにはそれが可能です。インフルエンザに罹ったといえば、保育園から会社まで、きっと休みなさいといわれることでしょう。
将来的には、副作用の少ない、経鼻噴霧生または不活化ワクチンができればと思っている関係者は多いのではないかと思います。現在は有効性、安全性が確認できないとして、日本では認可されていない経鼻生ワクチンを個人輸入で始める施設も出てくるようです。もし安全性が確認され、使用できるようになれば有効・有用なワクチンになってくれるのではと考えています。果たして上市できるようになるのか、まだ課題が多いようです。
しかし、そうは言っても心配で、普段かかりつけにしていただいているお子様で、他の予防接種は当クリニックで受けておられるにもかかわらず、インフルエンザワクチンだけは他の施設で受けておられるのを見ますと、やはりこれでは良くないと考えました次第です。
基礎疾患があってどうしても心配。受験生なので一縷の望みをかけてでもしておきたいというような方だけに限って接種しますと申しておりましたが、当クリニックにかかっておられる方には、ご希望があれば益と害をよくご検討の上、ご希望を尊重して接種しようかと思っております。どうぞご相談下さい。毎年10月中旬より接種開始の予定です。11月中には終了できるように、ご希望の方は早めにご予約ください。
2020年2月


| 月 | 火 | 水 | 木 | 金 | 土 | 日・祝日 | |
| 09:00〜12:30 | ● | ● |
● | ● | ● | ● | × |
| 14:00〜15:30 | ★ | × | ★ | ★ | ★ | ✪ |
|
| 15:30〜18:00 | ● | × | ● | ● | ● | × | |
| ● | 一般診療(アイチケット・窓口受付順) | ||||||
| ★ | 予防接種・健診外来 (予約制) |
||||||
| ✪ | 土曜日予防接種・健診外来(予約制)は月に2回程度不定期 | ||||||




